Sistemas de Información para la Planificación del Personal de la Salud:
Modelo 360º
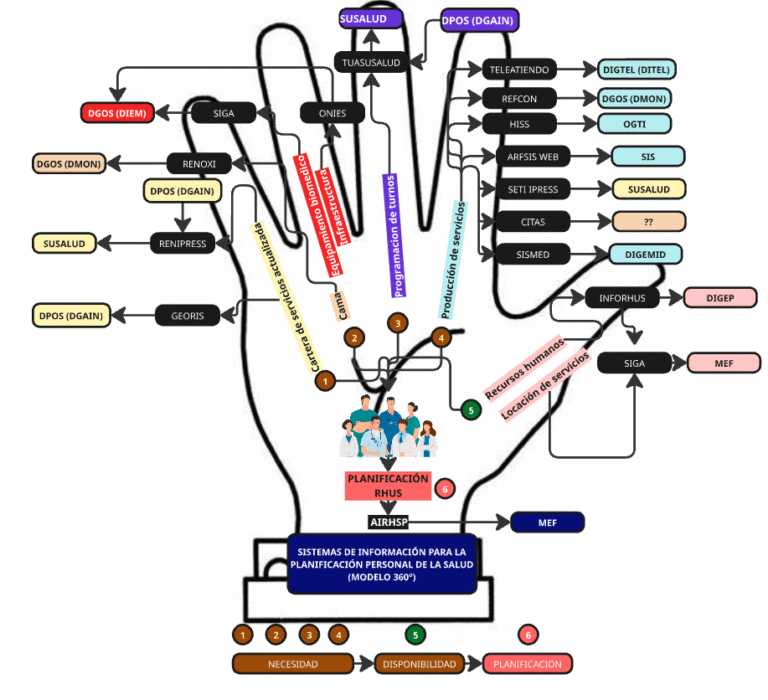
Introduccion
El Ministerio de Salud del Perú (MINSA) se enfrenta a uno de los desafíos más complejos en la gestión de información sanitaria de América Latina: la coordinación de al menos 17 sistemas de información distintos que intervienen en el proceso de planificación del personal de salud.
Esta red intrincada de sistemas tecnológicos agrupados de manera metódica en los cinco dedos de una mano. Donde cada dedo de manera diferenciada proporciona información de los insumos necesario para la planificaciòn de la dotaciòn del personal de salud. Las cuales generan como resultado final la creación de nuevas plazas presupuestadas en el Ministerio de Economía y Finanzas (MEF) y registradas en el AIRHSP.
Este modelo 360º de información para la planificaciòn del personal de salud lograrà integrar los sistemas de salud asistenciales con los sistemas administrativos. Posibilitando el escalamiento a modelos de dotaciòn flexibles que se correlacionen con la programaciòn de la gestiòn clinica.
Componentes del modelo 360 º (Mano digital)
Para iniciar la planificaciòn del personal seguiremos el orden de los dedos de una mano
1.El meñique: GEORIS – Sistema Geoespacial de Redes Integradas
La dotaciòn del personal de salud en el marco de la RIS implicará primero analizar los establecimientos puerta de entrada, sectores sanitarios, entre otros. Es decir, priorizar la dotaciòn de equipos multidisciplanarios en establecimiento y territorios estratègicos de alta demanda o dispersiòn y tomaran decisiones de desplazamiento y contratos del personal usando el Georis.
2. El Índice: SIHCE – Sistema de Historias Clínicas Electrónicas
Estructura: Como el dedo índice que señala el camino, SIHCE representa el núcleo de la atención clínica digital. Incluye componentes mínimos para primer nivel y versiones ampliadas para segundo y tercer nivel de atención.
Implementación: Abarca desde registro demográfico hasta gestión de firma digital. Su arquitectura contempla captura de datos clínicos, integración con otros sistemas (SISMED, laboratorios) y almacenamiento seguro bajo normativas de privacidad.
Retos: La implementación es desigual entre regiones. Muchos establecimientos aún operan con registros en papel, y la interoperabilidad con sistemas especializados como WAWARED (atención materna) es parcial.
3. El Medio: REFCON/RENOXI – Sistemas de Referencias y Recursos Críticos
Estructura: REFCON gestiona el flujo de pacientes entre establecimientos, mientras RENOXI monitorea recursos críticos como oxígeno medicinal. Ambos funcionan como el dedo medio, proporcionando estabilidad al sistema.
Implementación: REFCON procesa referencias mediante roles específicos (evaluadores, responsables, admisionistas), mientras RENOXI opera reportes diarios de stock y consumo de oxígeno, especialmente crucial durante la pandemia COVID-19.
Retos: Los tiempos de respuesta en REFCON pueden ser largos debido a procesos manuales. RENOXI, aunque efectivo para monitoreo, requiere mayor automatización para predicción de demanda y optimización de distribución.
4. El Anular: INFORHUS/ONIEES – Sistemas de Recursos y Infraestructura
Estructura: Como el anular que representa compromiso y estabilidad, estos sistemas gestionan recursos humanos (INFORHUS) e infraestructura física (ONIEES). Proporcionan la base para planificación estratégica.
Implementación: INFORHUS registra personal de salud mediante cinco módulos (datos generales, personales, formación, laborales, planilla). ONIEES utiliza fichas técnicas digitales para infraestructura y equipamiento.
Retos: La actualización de datos depende de procesos manuales. La integración con sistemas de planificación presupuestal (SIAF) es básica, limitando análisis de costo-efectividad de recursos humanos.
5. El Meñique: TELEATIENDO/WAWARED – Sistemas Especializados
Estructura: Como el meñique, estos sistemas cumplen funciones específicas pero esenciales: telemedicina (TELEATIENDO) y atención materna (WAWARED). Representan la especialización del ecosistema.
Implementación: TELEATIENDO gestiona cinco servicios (teleorientación, teleconsulta, telemonitoreo, teleapoyo, teleinterconsulta) con programación de turnos y seguimiento. WAWARED se enfoca en atención prenatal con módulos específicos.
Retos: Ambos operan como islas tecnológicas. Su integración con SIHCE es parcial, generando duplicación de datos y limitando la continuidad asistencial.
El Ecosistema Extendido: Sistemas de Soporte
Más allá de los cinco dedos principales, el ecosistema incluye sistemas críticos de soporte:
TUASUSALUD/SETIPRESS: Gestión de programación asistencial y transferencia de información a SUSALUD
ARFSISWEB/SISMED: Registro de atenciones SIS y gestión de suministros farmacéuticos
RENIPRESS: Registro nacional de establecimientos de salud
AIRHSP/SIAF: Gestión de recursos humanos y administración financiera
Fragmentación Institucional
La complejidad se amplifica por la fragmentación institucional: MINSA controla 7 sistemas, MEF gestiona 3, SUSALUD administra 3 adicionales, y otras entidades (DIGEP, DIGEMID, CEPLAN, SIS) manejan sistemas específicos. Esta distribución genera:
Duplicación de datos: El mismo paciente puede estar registrado en múltiples sistemas sin vinculación
Procesos redundantes: Información similar se captura repetidamente
Inconsistencias: Diferentes estándares de codificación y validación
Silos informacionales: Limitada visibilidad transversal para toma de decisiones
Estado de Interoperabilidad
El análisis revela que de 17 sistemas principales:
10 tienen interoperabilidad «básica» (conexiones puntuales)
3 muestran interoperabilidad «parcial» (integración selectiva)
2 presentan interoperabilidad «limitada»
1 está «en desarrollo»
1 no tiene interoperabilidad alguna
Conclusiones
La Urgencia de la Integración
El ecosistema de información de salud peruano representa un caso paradigmático de la complejidad que enfrentan los sistemas de salud en desarrollo. La metáfora de la mano ilustra tanto la diversidad funcional necesaria como la urgente necesidad de coordinación.
La fragmentación actual genera costos ocultos significativos: tiempo perdido en búsqueda de información, errores por datos desactualizados, y oportunidades perdidas para análisis predictivo que podrían mejorar resultados sanitarios y eficiencia operacional.
Barreras Identificadas
Las principales barreras para la interoperabilidad incluyen:
Técnicas: Diferentes arquitecturas, estándares y protocolos
Organizacionales: Múltiples entidades con objetivos no siempre alineados
Regulatorias: Marco normativo fragmentado y en evolución
Financieras: Inversiones descoordinadas en tecnología
Culturales: Resistencia al cambio y falta de cultura digital
Recomendaciones
1. Creación de un Data Warehouse Nacional de Salud
La implementación de un data warehouse público del sector salud emerge como solución estratégica para superar la fragmentación actual. Este repositorio centralizado debería:
Integrar datos de todos los sistemas: Mediante procesos ETL (Extract, Transform, Load) estandarizados
Mantener trazabilidad: Preservando origen y contexto de cada dato
Garantizar calidad: Implementando validaciones automáticas y limpieza de datos
Asegurar privacidad: Siguiendo estándares internacionales de protección de datos de salud
Facilitar análisis: Proporcionando interfaces para diferentes tipos de usuarios
2. Implementación de Inteligencia Artificial Generativa
Un data warehouse robusto habilitaría la implementación de IA generativa para apoyar decisiones clínicas y de gestión. Los casos de uso incluirían:
Para Profesionales de Salud:
Consultas en lenguaje natural sobre patrones epidemiológicos
Análisis predictivos de demanda de servicios
Identificación de pacientes en riesgo
Recomendaciones basadas en evidencia para tratamientos
Para Gestores de Salud Pública:
Proyecciones de recursos necesarios
Análisis de eficiencia operacional
Identificación de brechas de cobertura
Simulación de escenarios para planificación
3. Roadmap de Interoperabilidad
Fase 1 (0-12 meses): Estandarización
Adopción de estándares internacionales (HL7 FHIR, ICD-11)
Implementación de identificadores únicos de pacientes
Armonización de diccionarios de datos
Fase 2 (12-24 meses): Integración Básica
Conexión de sistemas críticos (SIHCE, REFCON, INFORHUS)
Implementación de APIs estándar
Pruebas piloto de intercambio de información
Fase 3 (24-36 meses): Data Warehouse y Analytics
Despliegue del data warehouse nacional
Implementación de herramientas de BI
Desarrollo de dashboards ejecutivos
Fase 4 (36-48 meses): IA y Analítica Avanzada
Implementación de modelos de IA generativa
Desarrollo de capacidades predictivas
Despliegue de asistentes virtuales especializados
4. Gobernanza y Sostenibilidad
La transformación requiere un modelo de gobernanza robusto:
Autoridad Nacional de Interoperabilidad en Salud: Entidad técnica especializada
Comité Intersectorial: Coordinación entre MINSA, SUSALUD, MEF y otras entidades
Estándares Obligatorios: Marco normativo actualizado y vinculante
Financiamiento Sostenible: Modelo de inversión coordinada y mantenimiento
5. Desarrollo de Capacidades
El éxito depende del fortalecimiento de capacidades humanas:
Formación especializada: Programas en informática médica y análisis de datos
Certificación profesional: Estándares para especialistas en interoperabilidad
Cultura digital: Programas de alfabetización digital para todos los niveles
Investigación aplicada: Alianzas universidad-sector público para innovación
Reflexión Final
El caso peruano ilustra que la transformación digital en salud no es meramente un desafío tecnológico, sino una oportunidad de repensar fundamentalmente cómo se organiza, gestiona y mejora continuamente un sistema de salud.
La metáfora de la mano digital cobra especial relevancia: cada dedo (sistema) tiene su función específica, pero solo trabajando coordinadamente pueden realizar tareas complejas. La interoperabilidad no es solo conexión técnica; es la capacidad del sistema de salud de actuar como un organismo integrado, respondiendo de manera inteligente y eficiente a las necesidades de salud de la población.
La implementación de un data warehouse nacional con capacidades de IA generativa no es solo una aspiración tecnológica; es una necesidad estratégica para que Perú pueda enfrentar los desafíos sanitarios del siglo XXI con información oportuna, análisis predictivo y decisiones basadas en evidencia.
El camino hacia la interoperabilidad total será largo y complejo, pero los beneficios potenciales —mejor calidad de atención, mayor eficiencia operacional, y capacidad de respuesta ante emergencias sanitarias— justifican ampliamente la inversión y el esfuerzo requeridos. La experiencia de países como Estonia, Dinamarca y Singapur demuestra que es posible lograr sistemas de salud digitalmente integrados que generen valor real para ciudadanos y profesionales de la salud.
Referencias Bibliográficas
Huaman, E., Huamani, M., & Mayta, L. (2025). Grupo 1: GEORIS, REFCON, RENOXI. Universidad Privada del Norte, Programa de Maestría en Gestión de los Servicios de la Salud.
Ministerio de Salud del Perú. (2020). Decreto Supremo N°019-2020-SA: Reglamento de la Ley N° 30885, Ley que establece la conformación y funcionamiento de las Redes Integradas de Salud (RIS).
Artiaga, I., Cotrado, L., Lujan, S., Morales, M., & Regis, M. (2025). Grupo 2: INFORHUS, ONIEES y TELEATIENDO. Universidad Privada del Norte, Programa de Maestría en Gestión de los Servicios de la Salud.
Bonatto, J., Chavez, B., Clemente, Y., Diaz, J., & Sernaque, E. (2025). Grupo 3: WAWARED, SIHCE, SISMED. Universidad Privada del Norte, Programa de Maestría en Gestión de los Servicios de la Salud.
Bravo, C., Diaz, E., Higuchi, M., Pacheco, A., & Vásquez, H. (2025). Grupo 4: TUASUSALUD, SETIPRESS, SINAPLAN. Universidad Privada del Norte, Programa de Maestría en Gestión de los Servicios de la Salud.
Alvarado, L., Edquen, E., Huanco, Y., Ramirez, B., & Vasquez, G. (2025). Grupo 5: ARFSISWEB, RENIPRESS, SIAF. Universidad Privada del Norte, Programa de Maestría en Gestión de los Servicios de la Salud.
Burgos, C., Euribe, M., Tello, A., Ulloa, L., & Vasquez, C. (2025). Grupo 6: SIS Población Asegurada, AIRHSP, SIGA. Universidad Privada del Norte, Programa de Maestría en Gestión de los Servicios de la Salud.
Barbaran, C., Bustinza, D., Huamán, E., & Denegri, M. (2025). Grupo 7: Plataforma Nacional de Datos Abiertos. Universidad Privada del Norte, Programa de Maestría en Gestión de los Servicios de la Salud.
Universidad Privada del Norte. (2020). Proposal of interoperability of the different health information systems, as a strategy to improve the handling of information and decision-making. International Journal of Management and Humanities, 4(10), 1221-1228.
Techvify. (2025). The Ultimate Guide To Healthcare Data Warehouse. Recuperado de: https://techvify.com/healthcare-data-warehouse/
Panteli, D., et al. (2023). Using artificial intelligence to improve public health: a narrative review. PMC, 10637620.
Centro Público de la Universidad Católica del Perú. (2025). Enhancing Interoperability for a Sustainable, Patient-Centric Health Care Value Chain: Systematic Review for Taxonomy Development. Centrum Think PUCP.
ScienceSoft. (2021). Healthcare Data Warehouse for Data-Driven Medical Care. Recuperado de: https://www.scnsoft.com/healthcare/data-warehouse
World Health Organization. (2024). Artificial Intelligence in Public Health – IRIS. WHO Europe, 380645.
Universidad San Martín de Porres. (2020). Methodology for Interoperability between Health Information Systems. CRIS ESAN.
Relevant Software. (2025). How Data Warehousing in Healthcare Enhances Decision-Making. Recuperado de: https://relevant.software/blog/data-warehousing-in-healthcare/
The Lancet. (2025). Artificial intelligence in public health: promises, challenges, and an actionable research agenda. The Lancet Public Health, 2468-2667.
Kodjin. (2025). Healthcare Data Warehousing [Full Guide]. Recuperado de: https://kodjin.com/blog/data-warehouse-in-healthcare/
Comisión Europea. (2025). Artificial Intelligence in healthcare. European Commission, Health and Digital Health.
Frontiers in Digital Health. (2025). The development and use of data warehousing in clinical settings. Frontiers, 10.3389/fdgth.2025.1599514.
Universidad de Arizona. (2025). AI for Public Health Initiative. Recuperado de: https://publichealth.arizona.edu/ai
N-iX. (2024). Building a data warehouse in healthcare: a comprehensive guide. Recuperado de: https://www.n-ix.com/data-warehouse-in-healthcare/
Swiss School of Public Health. (2023). Artificial Intelligence (AI) and Public Health. SSPH+ Journals.
PMC. (2023). Good practices for clinical data warehouse implementation. PMC, 10325086.
Health Catalyst. (2025). The Healthcare Data Warehouse: Lessons from the First 20 Years. Recuperado de: https://www.healthcatalyst.com/learn/insights/healthcare-data-warehouse-lessons-from-20-years
Astera Software. (2025). A Beginner’s Guide to Healthcare Data Warehouse. Recuperado de: https://www.astera.com/type/blog/healthcare-data-warehouse/
CData. (2024). The Role of an Enterprise Data Warehouse in Healthcare. Recuperado de: https://www.cdata.com/blog/enterprise-data-warehouse-healthcare
Banco Mundial. (2023). Can information systems improve the health of an entire country? World Bank Blogs. Recuperado de: https://blogs.worldbank.org/en/latinamerica/information-improve-health-peru
Gobierno del Perú. (2024). Minsa presenta iniciativas digitales que fortalecen la atención en salud para los usuarios. Portal GOB.PE. Recuperado de: https://www.gob.pe/institucion/minsa/noticias/989297
PMC. (2009). Biomedical and Health Informatics in Peru: Significance for Public Health. PMC, 2743467.
Organización Panamericana de la Salud. (2001). Health Services System Profile of Peru. PAHO.
Consultor Salud. (2024). Transformación digital en Perú: Minsa fortalece la atención en salud. Recuperado de: https://consultorsalud.com/transformacion-digital-peru-atencion-salud/
International Bar Association. (2024). Interoperability in healthcare: the state of affairs in Latin America. IBA Document.
PMC. (2024). Health system barriers to hypertension care in Peru. PMC, 11332938.
Gobierno del Perú. (2025). Transformación digital en el Perú. Portal GOB.PE. Recuperado de: https://www.gob.pe/transformaciondigital
Dialnet. (2021). Barriers and challenges for the development of telehealth in Peru. Dialnet Universidad de La Rioja, 8899756.
OCDE. (2017). OECD Reviews of Health Systems: Peru 2017. OECD Publishing.
Organización Panamericana de la Salud. (2025). Transformación digital: Perú valida interoperabilidad de historias clínicas. OPS. Recuperado de: https://www.paho.org/es/noticias/20-6-2025
PubMed. (2025). Interoperability in Peruvian blood banks: perception and challenges for the implementation of an integrated information system. Georgian Med News, 40159272.
OCDE. (2025). OECD Reviews of Health Systems: Peru 2025. OECD Publishing.
Ministerio de Salud del Perú. (2025). Agenda Digital del Sector Salud. Recuperado de: https://agendadigital.minsa.gob.pe
Neklo. (2025). Interoperability in Healthcare: Challenges and Latest Innovative Solutions. Recuperado de: https://neklo.com/blog/healthcare-interoperability
World Health Organization. (2020). Key Features, Achievements and Challenges in Peru. WHO IRIS, 333887.
Gobierno del Perú. (2022). Reporte de avances en gobierno y transformación digital. Recuperado de: https://indicadores.digital.gob.pe
LACCEI. (2024). Blockchain Interoperability in Healthcare Information Systems. LEIRD2024 Virtual Edition.
Brigham Young University. (2023). Lack of Access to Quality Healthcare in Peru. Ballard Brief BYU.
YouTube – Ministerio de Salud del Perú. (2025). Semana de Transformación Digital en Salud – Día 1. Recuperado de: https://www.youtube.com/watch?v=oDhqv1I1LKk